Tradutores: Tatiane B. Ribeiro, Luis Eduardo Fontes
Jeffrey K Aronson, Robin E Ferner (University of Birmingham)
Em nome da equipe de serviço de evidência COVID-19 da Oxford
Centre for Evidence-Based Medicine, Nuffield Department of Primary Care Health Sciences,
University of Oxford
Correspondência para cebm@phc.ox.ac.uk
Inibidores da enzima de conversão da angiotensina (ECA) e bloqueadores dos receptores da angiotensina em COVID-19
Tem sido sugerido que os inibidores da enzima de conversão da angiotensina (ECA) e bloqueadores dos receptores da angiotensina podem prevenir e/ou tratar os efeitos da COVID-19
Até o momento, não há evidência de eficácia e há pouco destaque para os possíveis riscos associados a estes tratamentos.
TEXTO COMPLETO
COVID-19.
Alguns pesquisadores têm sugerido que inibidores da enzima de conversão da angiotensina (inibidores da ECA), como enalapril e ramipril, e antagonistas dos receptores da angiotensina (chamados coloquialmente de bloqueadores dos receptores da angiotensina ou BRA), como candesartana e valsartana, podem ser úteis na prevenção e tratamento dos efeitos do coronavírus SARS-CoV-2 (também conhecido como 2019-nCoV), a causa da infecção chamada COVID-19.
No entanto, ainda não há evidências experimentais de eficácia, e há pouco destaque para a possibilidade de danos decorrentes do uso destes medicamentos ou em relação as diferenças de risco-benefício entre indivíduos.
Atualmente (em 21 de março de 2020), três ensaios relevantes estão listados no site da OMS, o ICTRP, “International Clinical Trials Registry Platform” (Plataforma Internacional de Registro de Ensaios Clínicos), como protocolos propostos ou em desenvolvimento na China. O primeiro, intitulado “Clinical characteristics difference between the hypertension patients with and without ACEI treatment when suffered with 2019-nCoV infection in China” foi registrado em 12 de fevereiro e é referido como “em recrutamento”; o mesmo estudo também está listado no site clinicaltrials.gov. Os outros dois não estão recrutando pacientes: “Recombinant human angiotensin-converting enzyme 2 (rhACE2) as a treatment for patients with COVID-19” (registrado em 21 de fevereiro, mas listado em clinicaltrials.gov como descontinuado) e “Clinical study for the effects of ACEIs/ARBs on the infection of novel coronavirus pneumonia (CoVID-19) ”(registrado em 2 de março).
Aqui revisamos a farmacologia desses medicamentos e os mecanismos pelos quais os vírus infectam as células. Com base nessa análise, fizemos considerações sobre o uso desses medicamentos, até que sejam publicados resultados de ensaios clínicos.
As principais perguntas a serem respondidas são se esses medicamentos têm algum papel no tratamento do COVID-19 ou, inversamente, se os indivíduos que atualmente utilizam esses medicamentos deveriam interromper o uso antes de uma infecção ou assim que ocorrer uma infecção. O sistema renina-angiotensina e seus inibidores
Uma versão simplificada da farmacologia do sistema renina-angiotensina é apresentada no diagrama abaixo.
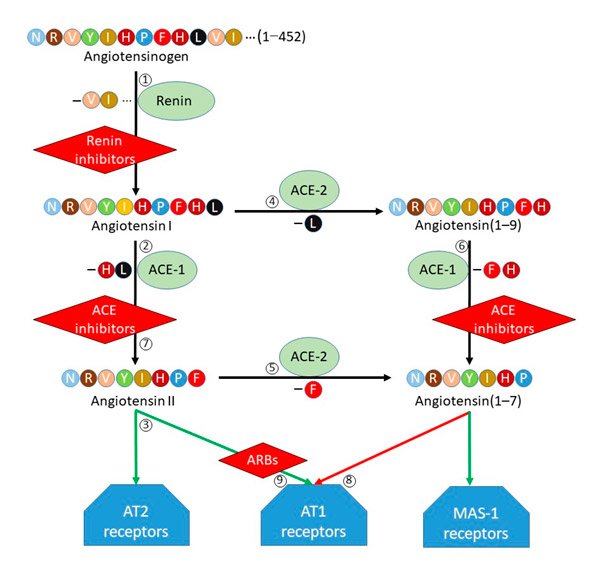
Figura 1. O sistema renina-angiotensina e seus inibidores e antagonistas. Estas são as principais características desse esquema; Os números na lista correspondem aos números no diagrama:
- O angiotensinogênio é convertido em angiotensina I pela renina.
- A angiotensina I (um decapeptídeo) é convertida pela ECA-1 em angiotensina II (um octapeptídeo).
- A angiotensina II é um agonista dos receptores da angiotensina AT1 e da angiotensina AT2.
- A angiotensina I também é convertida, pela ACE-2, na angiotensina não-peptídeo (1-9).
- A angiotensina II também é convertida, pela ECA-2, no heptapeptídeo angiotensina (1-7).
- A angiotensina (1-9) é convertida, pela ECA-1, em angiotensina (1-7).
- Os inibidores da ECA-1 inibem a conversão da angiotensina I em angiotensina II e da angiotensina (1-9) em angiotensina (1-7). Os inibidores da ACE-2 foram desenvolvidos, mas nenhum foi comercializado.
- A angiotensina (1-7) é um antagonista nos receptores AT1 da angiotensina e um agonista nos receptores MAS-1.
- Os antagonistas dos receptores da angiotensina bloqueiam as ações da angiotensina II e da angiotensina (1-7) nos receptores AT1 da angiotensina.
Desta forma, fica claro que as ações dos inibidores da ECA e dos BRA são complexas, e os desfechos gerais de sua utilização no contexto do COVID-19 são difíceis de prever.
- Como o SARS CoV-2 (2019-nCoV), o vírus que causa o COVID-19, infecta as células (Figura 2)
Os coronavírus são vírus de RNA de fita simples, com cerca de 120 nanômetros de diâmetro. Sua semelhança do sol com uma coroa, assim como é visto durante um eclipse, é devida às glicoproteínas da espícula, ou peplômeros, na superfície, que permitem que os coronavírus entrem nas células hospedeiras. SARS-CoV-1 e SARS-CoV-2, que compartilham cerca de 80% de identidade estrutural, fazem isso aproveitando a ação da enzima de conversão da angiotensina, ECA-2, que é expressa nas membranas de muitas células do corpo, incluindo células epiteliais dos alvéolos pulmonares.
As glicoproteínas da espícula têm duas subunidades; uma subunidade, S1, que se liga aos receptores na superfície celular; a outra subunidade, S2, que se funde com a membrana celular. Uma serino- protease transmembrana hospedeira, TMPRSS2, promove a entrada de SARS-CoV nas células por dois mecanismos diferentes. Após a subunidade S1 da espícula se ligar à enzima ECA-2 na superfície da membrana celular, o TMPRSS2 ativa a espícula e quebra o ECA-2. O TMPRSS2 também atua na subunidade S2 da glicoproteína da espícula, causando uma alteração conformacional irreversível, ativando-a e facilitando a fusão do vírus com a membrana celular. O vírus entra na célula. Uma representação desses eventos se encontra na Figura 2.
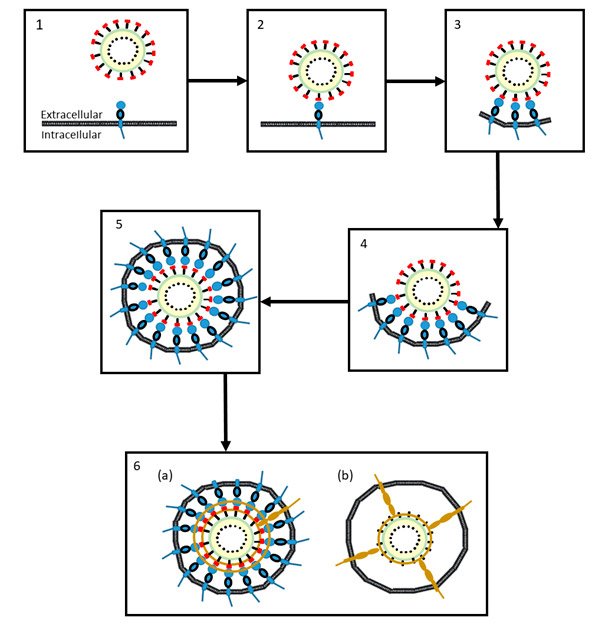
Figura 2. Modelo proposto dos mecanismos pelos quais o coronavírus SRA-CoV-2 entra nas células:
- O coronavírus se aproxima da membrana celular
- Uma subunidade S1 (vermelho) na extremidade distal de um glicoproteína da espícula do vírus se liga a uma molécula de ECA-2 (azul) ligada à membrana
- À medida que mais subunidades S1 dos glicoproteínas da espícula se ligam às moléculas da ECA-2 da membrana, a membrana começa a formar um envelope ao redor do vírus (um endossoma)
- O processo continua …
5.… até o endossoma estar completo
- O vírus pode entrar na célula de duas maneiras:
- a) Uma serina protease ligada à membrana celular (marrom), TMPRSS2, cliva as subunidades S1 do vírus (vermelho) de suas subunidades S2 (preto) e também cliva as enzimas ECA-2. O endossoma entra na célula (endocitose), onde o vírus é liberado por acidificação ou pela ação de outra protease, a catepsina,
(b) A mesma serina protease, TMPRSS2, causa alterações conformacionais irreversíveis nas subunidades S2 do vírus, ativando-as, após isto, o vírus se funde com a membrana celular e pode ser internalizado pela célula.
Um inibidor de serino-protease, mesilato de camostato, usado no Japão para tratar pancreatite crônica, inibe o TMPRSS2 e bloqueia parcialmente a entrada de SARS-CoV-2 nas células epiteliais brônquicas in vitro.
- Análise
A redução da atividade da ECA-2 nas membranas celulares poderia teoricamente reduzir a capacidade do SARS-CoV-2 de penetrar nas células. No entanto, os inibidores da ECA-1, como o enalapril e o ramipril, atualmente usados para tratar a hipertensão e a insuficiência cardíaca, não inibem a ECA-2.
A inibição da ECA-1 aumenta a concentração de angiotensina I circulante, que pode ser convertida em angiotensina (1-9). No entanto, o metabolismo da angiotensina I (1-9) em angiotensina II (1-7) é catalisado pela CA-1 e não se estenderia significativamente na presença de um inibidor da ECA-1.
A presença de uma quantidade aumentada de angiotensina I, devido à inibição da ECA-1, pode tender a upregulate (supersensibilização) a ECA-2. De fato, em estudos experimentais com animais, os inibidores da ECA-1 e os BRA aumentam a atividade da ECA-2 cardíaca.
Não está claro se a upregulation seria desejável ou não. O aumento da produção de angiotensina (1-7) por meio da angiotensina II sob a ação da ECA-2, apesar da produção reduzida de angiotensina (1-9), pode levar ao aumento da atividade anti-inflamatória, parcialmente mediada pela inibição da síntese de COX-2 e alguma proteção contra os danos nos pulmões causados pelo vírus. No entanto, uma vez que as concentrações de angiotensina II são reduzidas pelos inibidores da ECA-1, é improvável que aconteça um grande efeito. Em qualquer caso, o aumento da atividade anti-inflamatória, por exemplo, pela administração de um AINES ou corticosteroide, pode não ser benéfico e pode ser prejudicial nas infecções por vírus. Observamos de passagem que o ECA-2 é upregulated pelo ibuprofeno em estudos com animais.
- Conclusões
- Não sabemos se os supostos benefícios dos inibidores da ECA-1 ou dos BRA durante um episódio de infecção por SARS-CoV-2 superam os possíveis danos.
- Geralmente, não é aconselhável instituir qualquer terapia farmacológica com base em uma hipótese mecanicista não testada, pois danos inesperados podem superar os benefícios esperados. Até que evidências surjam, com base em estudos randomizados ou, pelo menos, na mineração de dados dos registros dos pacientes, sugerimos que não seria sensato usar inibidores da ECA-1 convencionais ou BRAs para tratar o COVID-19.
Pacientes que já estão tomando inibidores da ECA-1 ou BRAs geralmente são aconselhados a continuar tomando seus medicamentos. O Council on Hypertension of the European Society of Cardiology destacou a ausência de evidências para apoiar um efeito prejudicial dos inibidores da ECA-1 e dos BRA no contexto do surto de pandemia de COVID-19; no entanto, a falta de evidência não demonstra que o suposto benefício superará os possíveis danos em pacientes infectados. O American College of Cardiology declarou que “no caso de pacientes com doença cardiovascular serem diagnosticados com COVID-19, decisões de tratamento individualizadas devem ser tomadas de acordo com o status hemodinâmico de cada paciente e a apresentação clínica”. Este é um conselho sensato.
As decisões mais difíceis precisam ser tomadas em pacientes com hipertensão grave ou insuficiência cardíaca crônica, que podem se deteriorar rapidamente se os medicamentos que atuam no sistema renina-angiotensina forem suspensos. Existem dois problemas – tratamento antes de uma infecção e tratamento durante uma infecção:
– Continuação do tratamento antes de uma infecção
Aqueles pacientes em quem esses medicamentos têm maior probabilidade de serem benéficos (ou seja, com hipertensão grave ou insuficiência cardíaca) são provavelmente os que deveriam manter uma terapia continuada, mas também são aqueles que apresentam maior probabilidade de eventos adversos do COVID -19 e nos quais a mortalidade parece ser maior no COVID-19. Na ausência informações adicionais, esses pacientes provavelmente devem continuar utilizando seus medicamentos.
– Continuação do tratamento durante uma infecção
Na ausência de ensaios clínicos em COVID-19, é provavelmente melhor aceitar os benefícios comprovados da terapia continuada para doenças cardiovasculares graves e manter a terapia com inibidores da ECA ou BRAs se ocorrer uma infecção aguda, mesmo com o risco incerto de danos.
- Muitos pacientes com diabetes leve ou doença cardiovascular ou ambos utilizarão esses medicamentos por seus benefícios a longo prazo; interromper o tratamento durante uma infecção aguda poderá causará pouco dano e parece sensato.
- Aqueles que obtêm benefícios marginais com esses medicamentos, mas que apresentam alto risco de infecção por causa da exposição (por exemplo, profissionais de saúde mais jovens), podem de forma apropriada interromper o uso desses medicamentos durante a epidemia; os efeitos adversos da retirada de medicamentos serão pequenos e os riscos de continuar a terapia antes e principalmente durante uma infecção, embora não quantificados, podem ser maiores.
- Na recuperação da infecção, o tratamento deve ser continuado ou retomado, conforme apropriado.
- Esta recomendação que foi resumida na figura 3 foi embasada nas considerações teóricas descritas acima e deve ser revisada quando os resultados dos registros de pacientes de mineração de dados ou de ensaios clínicos estiverem disponíveis.
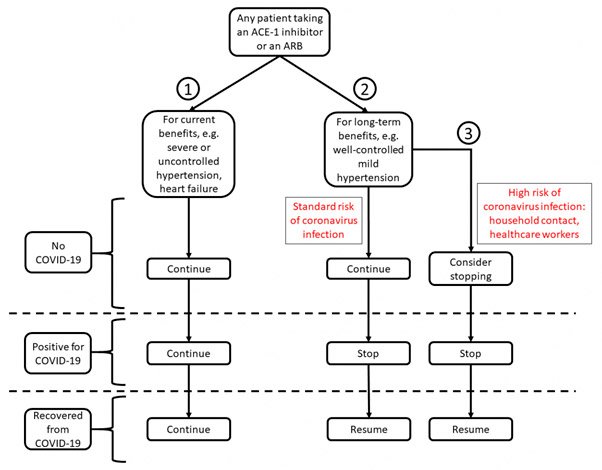
Figura 3. Recomendação sobre o uso contínuo de inibidores da ECA e antagonistas dos receptores da angiotensina (BRA) em indivíduos com risco de COVID-19 ou que o desenvolvem:
Coluna 1: alguns pacientes, nos quais os riscos de interromper o tratamento são altos, devem continuar utilizando seus inibidores da ECA ou BRA, mesmo se a infecção persistir;
Coluna 2: a recomendação para continuar o tratamento será adequada para a maioria dos pacientes, a menos que eles desenvolvam COVID-19;
Coluna 3: alguns pacientes nos quais os benefícios dos inibidores da ECA ou dos BRA são menores a curto prazo e com alto risco de contrair a COVID-19, podem optar por interromper o uso destes medicamentos até que o fim da epidemia.
Agradecimento
Os autores agradecem ao professor David Henry, da Bond University, Faculty of Health Sciences and Medicine, Austrália, e a outros por revisarem nosso rascunho do manuscrito
Declaração: este artigo não foi revisado por pares; não deve substituir o julgamento clínico individual e as fontes citadas devem ser verificadas. As opiniões expressas nesse comentário representam as opiniões dos autores e não necessariamente as da instituição anfitriã, do National Health Service (HHS), do National Institute for Health Research (NIHR) ou do Departamento de Saúde do Reino Unido. As opiniões não substituem a consulta médica.
Link para o original: https://www.cebm.net/covid-19/angiotensin-converting-enzyme-ace-inhibitors-and-angiotensin-receptor-blockers-in-covid-19/
Deve ser citado como: Oxford COVID-19 Evidence Service. Jeffrey K Aronson, Robin E Ferner. Angiotensin converting enzyme (ACE) inhibitors and angiotensin receptor blockers in COVID-19. https://www.cebm.net/covid-19/angiotensin-converting-enzyme-ace-inhibitors-and-angiotensin-receptor-blockers-in-covid-19/
